医疗保健
Review血液透析对步态的时空特征的影响及运动的作用:一个系统性综述
1. 引言
慢性肾病是在数年内肾功能进行性衰竭的疾病。在其终末期,需要通过血液透析(HD)、腹膜透析(PD)或肾移植等肾脏替代疗法(RRT)来补充肾脏的代谢稳态功能。新发终末期肾病(ESKD)患者的人口统计特征反映了加拿大人口老龄化:2010年启动RRT的患者中,53%为65岁及以上,而1991[1]年这一比例为39%。
接受血液透析的终末期肾病患者会经历多种分解代谢过程,包括透析过程中白蛋白和氨基酸的丢失、代谢紊乱以及与肌肉失用状态相关的骨骼肌变化[2]。这些变化导致肌肉萎缩(瘦肌肉量减少)。
终末期肾病接受血液透析患者的骨骼肌中存在神经源性(与神经障碍相关的肌肉萎缩或损失)、肌源性(肌肉本身损伤)以及混合性(神经源性和肌源性)改变[3],可能进一步损害运动单位复合体的完整性,并促进肌肉萎缩[4]。因此,这些变化可能导致步态和活动能力的整体下降[5]。
患有血液透析中的终末期肾病(ESKD on HD)的人群还常伴有肾性骨营养不良[6],使其跌倒风险[7,8]和长骨骨折[9]增加。接受血液透析(HD)人群的跌倒发生率高于非尿毒症社区居住者;对于社区居住老年人,跌倒率范围为0.32至0.70次跌倒/每人每年[10,11],而需要血液透析的人群中,该数值范围为1.18[7]至1.6[8]次跌倒/每人每年。由于跌倒通常预示着发病率、死亡率以及可能的机构护理需求增加,因此及时采取适当的干预措施以预防跌倒及相关后果非常重要[11]。
跌倒的有害后果不仅限于伤口、骨折、住院或死亡。跌倒后焦虑综合征和对再次跌倒的恐惧会导致自信心丧失和活动自我限制,从而形成恶性循环,导致运动减少和肌肉量下降。跌倒还是导致入住养老院的主要原因。最后,跌倒相关成本相当高:在65岁或以上的非尿毒症患者中,跌倒占所有医疗支出的6%[10]。
步行速度(WS)或步态速度(GS)是老年群体中公认的一个预后因素。它提供了有关患者结局和住院风险的信息[12]。GS被视为衡量功能能力的可靠且敏感的结果指标,并能够预测未来健康状况和生活质量。弗里茨和卢萨尔迪[13]认为,GS可作为功能性“生命体征”,有助于判断接受血液透析(HD)患者跌倒的风险[14],以及功能状态[15,16]、出院去向[17],和老年群体康复需求[18]等结果。临床发现GS受损可能提示医疗专业人员及时启动适当的运动干预措施和/或为个体提供合适的步态辅助器具。因此,了解HD对步态空间(行走距离)或时间(步速)特征的影响至关重要。本研究的主要目标是确定HD对时空步态参数的影响。次要目标是回顾所选研究群组中运动对这些参数的影响。
2. 材料与方法
2.1. 文献检索
检索了电子数据库(PubMed、Medline、Embase、EBSCO和Scopus)自建库至2017年5月的文献,采用不同的检索策略,涵盖可能受血液透析影响的各种步态参数。检索的关键词包括以下医学主题词(MeSH)或“映射术语”及自由词:(慢性 OR 终末期) AND (肾脏 OR 肾的) AND (疾病 OR 衰竭) AND (透析 OR 血液透析 OR 血液透析) AND (行走 OR 行走 OR 行走能力 OR 可行走的 OR 行走 OR 步态) 以及 (速度 OR 速率)。
2.2. 纳入标准
纳入标准如下:(a)论文以英文发表;(b)接受血液透析的参与者为成年人;(c)其中一个结局指标测量了步态的空间或时间参数;(d)可获取全文文章。
2.3. 排除标准
排除标准如下:(a)接受腹膜透析或除血液透析以外的任何其他形式肾脏替代治疗的研究参与者;(b)动物研究或试验;(c)病例报告或文献综述。
2.4. 结局指标
结果指标如步速、计时起走测试(TUG)[19],六分钟步行试验(6MWT)[20],和间歇性往返步行测试(ISWT)[21],被视为适合纳入本综述的结局指标。所有以非米每秒(m/s)形式报告的步速测量值均被调整为以m/s作为步速的标准单位。
2.5. 数据收集和分析
在初步检索后,主要作者独立审阅了标题、摘要和全文,以确定该研究是否纳入本次综述。对于存在分歧的情况,通过讨论足以解决。所有文章均经共识后纳入。
使用标准化表格从纳入的研究中提取了一名作者的数据,用于计算累积均值及其平均值周围的95%置信区间(CI),并由第二名作者审查准确性。对于具有实验设计的研究,纳入了不同组别结局指标的基线值,以估算HD的影响。
2.6. 统计分析
使用了用于二分类、连续性和诊断性数据元分析的统计软件包——综合性元分析(版本2.2.064,Biostat,美国新泽西州恩格尔伍德)进行累积均值的计算。在累积均值的点估计周围构建了95%置信限的置信区间。
所报告的结果是使用随机效应模型进行的计算,以考虑各研究之间的方法学差异。所有用于评估运动效果或与正常值比较的统计检验的显著性水平均设定为p < 0.05。
3. 结果
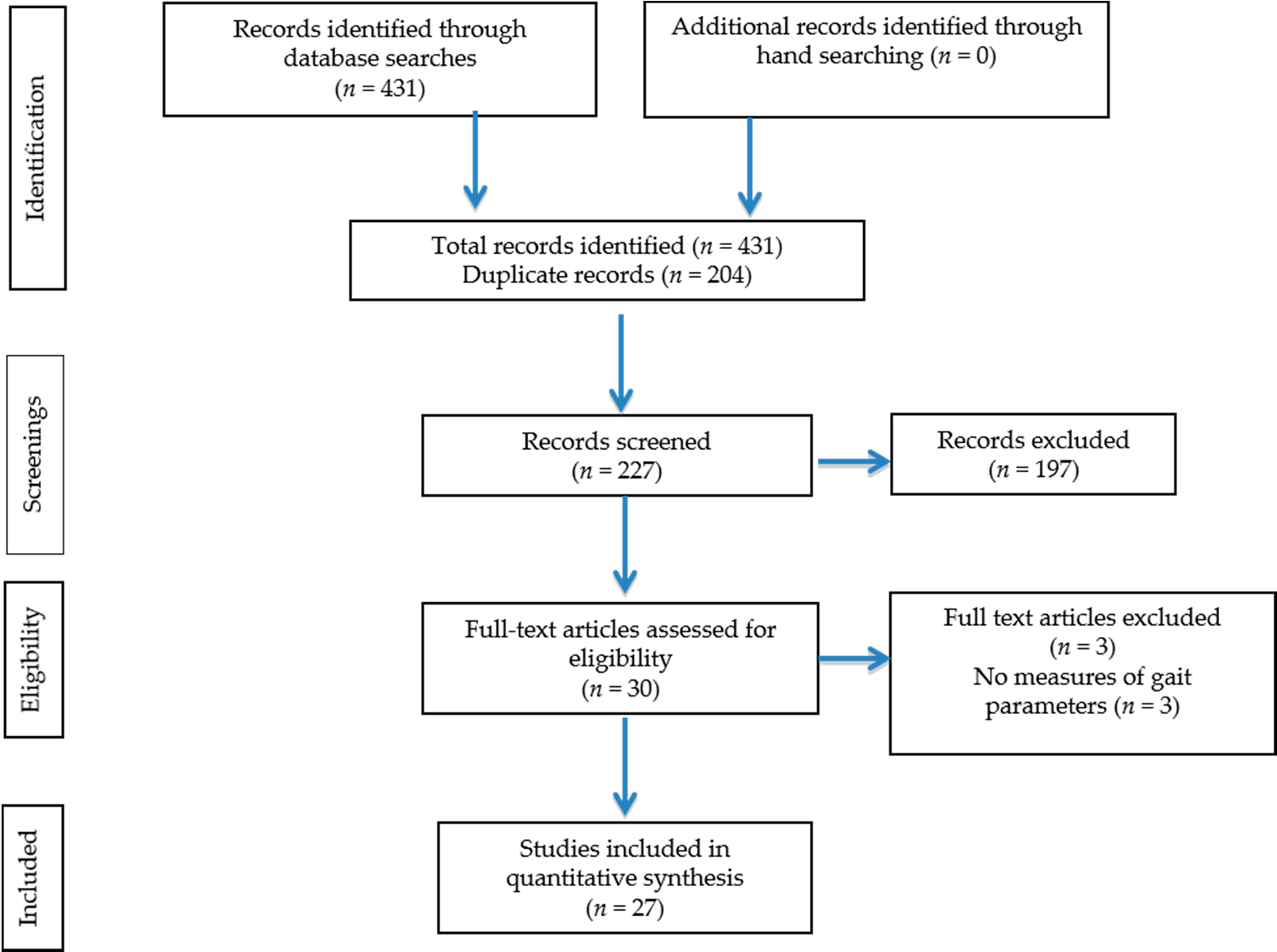
初步检索得到431条引文。其中27[5,22–47]项研究符合纳入标准(图1)。包含的研究特征见表1。27项研究中,有十六项[5,22,23,25,27,31–37,39,40,42,45]报告了单点数据,四项研究[28–30,34]采用前后设计以评估运动的影响,七项研究[24,26,38,41,44,46,47]采用对照试验设计以评估该人群中营养或运动干预的效果。这些研究中参与者的基线值被用于分析HD对时空步态参数的影响。

表1。纳入研究的特征。
| 研究名称 | 亚组内 | 研究 | 结果 Mean(标准) | 样本量(N) | 参与者年龄 | 参与者透析龄(单位:月)(平均值(标准差)或范围) |
|---|---|---|---|---|---|---|
| Abe 2016[22] | 接受血液透析的参与者 | 快速行走(米/秒) | 1.52 (0.34) | 122 | 68.0 (9) | 103.2 (103.2) |
| Blake 2004[23] | 接受血液透析的参与者 | 正常行走(米/秒) | 1.31 (0.12) | 12 | 42 (8.5) | 中位数 11.5 (4.25) |
| 快速行走(米/秒) | 1.74 (0.18) | 12 | ||||
| Bulckaen 2011[24] | 接受血液透析的参与者(AWG组) | 跑步机步行测试 | 242 (208) | 9 | 60 (9) | 25.8 |
| 6分钟步行试验(米) | 436 (139) | 9 | ||||
| 每日步数 | 2908 (1622) | 9 | ||||
| 接受血液透析的参与者(SWG小组) | 跑步机步行测试 | 248 (197) | 18 | 51 (12) | ||
| 6分钟步行试验(米) | 439 (124) | 18 | ||||
| 每日步数 | 5000 (2904) | 18 | ||||
| Chang 2016[25] | 接受血液透析的参与者(干预组) | 6分钟步行试验(米) | 389.9 (36.1) | 21 | 54.2 (15.2) | 2.0 (1.3) |
| 步速(米/秒) | 98.9 (23.9) | 21 | ||||
| 接受血液透析的参与者(对照组) | 6分钟步行试验(米) | 387.2 (63.9) | 25 | 54.6 (12.7) | 1.6 (0.9) | |
| 步速(米/秒) | 102.2 (17.6) | 25 | ||||
| Cheema 2007[26] | 接受血液透析的参与者(PRT组) | 6MWT | 496.6 (133.2) | 24 | 60.0 (15.3) | 39.6 平均范围 (3.6–200.4) |
| 接受血液透析的参与者(对照组) | 6MWT | 406.4 (122.8) | 25 | |||
| Cheema 2010[27] | 接受血液透析的参与者 | 6分钟步行试验(米) | 450.6 (134.7) | 49 | 62.5 (14.2) | 26.4 (16.7) |
| 正常行走(米/秒) | 1.0 (0.28) | 49 | ||||
| Golebiowski 2012[28] | 接受血液透析的参与者 | 6分钟步行试验(米) | 0.99 (1.3) | 29 | 64.2 (13.1) | 4–192 范围 |
| Headley 2002[29] | 接受血液透析的参与者 | 6分钟步行试验(米) | 522.1 (46.2) | 10 | 42.8 (4.4) | 41.6 (19) |
| 快速行走(米/秒) | 1.83 (0.13) | 10 | ||||
| 正常行走(米/秒) | 1.21 (0.61) | 10 | ||||
| Henrique 2010[30] | 接受血液透析的参与者 | 6分钟步行试验(米) | 509 (91.9) | 14 | 47.6(12.7) | 93.7 (43.9) |
| Hotta 2015[31] | 接受血液透析的参与者患有肌肉减少症 | 步速(米/秒) | 1.4 (0.1) | 14 | 70.5 (2.2) | 53.3 (5.5) |
| 接受血液透析的参与者无肌肉减少症 | 步速(米/秒) | 2.0 (0.1) | 19 | 65.5 (2.4) | 50.1 (8.8) | |
| Jeong 2015[32] | 患有左心室舒张功能障碍的患者 | 步速(米/秒) | 0.7 (0.2) | 40 | 54.5 (11.1) | 42.9 (37.9) |
| 增量步行试验(秒) | 188 (102.1) | 40 | ||||
| 无患者 LVDD | 步速(米/秒) | 0.9 (0.3) | 42 | |||
| 增量步行试验(秒) | 261.4 (117.7) | 42 | ||||
| Jin 2017[33] | 接受血液透析的参与者合并2型糖尿病 | 步速(米/秒) | 0.87 (0.21) | 35 | 63.89 (9.57) | 54.26 (49.61) |
| 接受血液透析的参与者无2型糖尿病 | 步速(米/秒) | 1.0 (0.23) | 25 | 56.4 (14.67) | 81.64 (70.12) | |
| Johansen 2001[34] | 接受血液透析的参与者 | 步速(米/秒) | 1.13 (0.34) | 46 | 52 (17) | 27.6 (27.5) |
| Johansen 2001[35] | 接受血液透析的参与者 | 步速(米/秒) | 1.15 (0.34) | 39 | 52 (16) | 28.8 (28.8) |
| Johansen 2003[5] | 接受血液透析的参与者 | 步速(米/秒) | 1.0 (0.33) | 38 | 55 (15) | 34.8 (32.7) |
| Johansen 2015[36] | 接受血液透析的参与者 | 步速(米/秒) | 0.93 (0.68) | 68 | 69 (14) | 44.4 平均范围 (19.2–75.6) |
| Johansen 2014[37] | 接受血液透析的参与者(非衰弱组) | 正常步行速度 米/秒 | 1.0 (0.2) | 321 | 53.8 (14.4) | 44.4 平均范围 (19.2–75.6) |
| Koh 2010[38] | HD患者在家庭锻炼 | 6分钟步行试验(米) | 444 (127) | 14 | 52.1 (13.6) | 37.0 (31.1) |
| TUG(秒) | 5.7 (2.0) | 14 | ||||
| HD患者在透析期间运动 | 6分钟步行试验(米) | 463 (127) | 14 | 52.3 (10.9) | 32.1 (26.7) | |
| TUG(秒) | 5.8 (1.5) | 14 | ||||
| HD患者接受常规护理 | 6分钟步行试验(米) | 431 (160) | 16 | 51.3 (14.4) | 25.8 (22.2) | |
| TUG(秒) | 6.3 (2.5) | 16 | ||||
| Kutsuna 2010[39] | 接受血液透析的参与者 | 快速行走(米/秒) | 1.52 (0.42) | 153 | 64 (11) | 93.6 (80.4) |
| 正常行走(米/秒) | 1.13 (0.28) | 153 | ||||
| 车道 2013[40] | 接受血液透析的参与者 | SWT(秒) | 251 (120) | 42 | 44 (5) | 51 (42) |
| Malagoni 2008[41] | 接受血液透析的参与者(对照组) | 6分钟步行试验(米) | 275 (69) | 7 | 66 (14) | 90 (73) |
| 接受血液透析的参与者(实验组) | 6分钟步行试验(米) | 308 (105) | 13 | 62 (10) | 78 (50) | |
| Manfredini 2007[42] | 接受血液透析的参与者 | 6分钟步行试验(米) | 283 (122) | 16 | 65.1 (11.4) | 82 (77) |
| 最大跑步机速度 米/秒 | 0.92 (0.31) | 16 | ||||
| Mercer 2002[43] | 参与者 HD + PD(实验组) | 50米步行测试 | 146 (38.1) | 7 | 63.0 (14.5) | 30 (18) |
| 参与者 HD + PD(对照组) | 50米步行测试 | 139.1 (21.3) | 9 | 59 (12.3) | 45.6 (33.6) | |
| 画家 2000[44] | 接受血液透析的参与者 | 6分钟步行试验(米) | 347.10 (127.10) | 44 | 55.9 (15.15) | 33.7 (35.6) |
| 快速行走(米/秒) | 1.30 (0.40) | 131 | ||||
| 正常行走(米/秒) | 0.9 (0.26) | 131 | ||||
| Shin 2013[45] | 接受血液透析的参与者 | 正常行走(米/秒) | 1.0 (0.247) | 14 | 50.0 (11.8) | 51.6 (35.5) |
| 步频 (步/分钟) | 100.1 (12.6) | 14 | ||||
| 步长(厘米) | 59.7 (12.7) | 14 | ||||
| 步宽(厘米) | 62.05 (11.7) | 14 | ||||
| 双支撑相(%GC) | 34.5 (6.8) | 14 | ||||
| 摆动相(%GC) | 32.9 (3.5) | 14 | ||||
| Tao 2015[46] | 接受血液透析的参与者(实验组) | 快速行走(米/秒) | 1.17 (0.27) | 56 | 53.02 (11.62) | 83.46 (63.7) |
| 正常行走(米/秒) | 1.21 (0.25) | 57 | ||||
| 接受血液透析的参与者(对照组) | 快速行走(米/秒) | 1.6 (0.4) | 56 | 56.68 (9.67) | 84.7 (70.55) | |
| 正常行走(米/秒) | 1.17 (0.27) | 56 | ||||
| Tomayko 2015[47] | 接受血液透析的参与者接受营养干预(乳清蛋白)组 | 步速(米/秒) | 0.84 (0.27) | 11 | 57 (4.8) | 未报告 |
| 往返步行测试 | 216 (36) | |||||
| TUG(秒) | 7.3 (1.0) | |||||
| 接受血液透析的参与者(对照组) | 步速(米/秒) | 0.86 (0.29) | 15 | 53.3 (2.4) | ||
| 往返步行测试 | 222 (34) | |||||
| TUG(秒) | 7.7 (0.9) | |||||
| 接受血液透析的参与者接受营养干预(大豆)组 | 往返步行测试 | 268 (35) | 12 | 52.5 (4.3) | ||
| TUG(秒) | 7.6 (1.1) | |||||
| 步速(米/秒) | 0.86 (0.23) |
注释 :6MWT:6分钟步行试验;AWG:建议步行组;cm:厘米;HD:血液透析;m:米;m/s:米每秒;GC:步态周期;ISWT:间歇性来回步行测试;LVDD:左心室舒张功能障碍;PD:腹膜透析;SWG:监督步行组;SWT:往返步行测试;T2DM:2型糖尿病;TUG:计时起走测试。
3.1. 血液透析对步态时空参数的影响
步态速度(GS):
共有16项研究[5,23,25,27,29,32–37,39,44–47]报告了23个参与者亚组的GS(表2)。平均GS为1.01米/秒(95%置信区间:0.95–1.07米/秒)。
表2。血液透析对步速的影响。
| 研究名称 | 研究内的亚组 | 结果指标 | Mean | 95%置信区间 下限 | 上限 |
|---|---|---|---|---|---|
| Blake 2004[23] | 接受血液透析的参与者 | 正常行走(米/秒) | 1.31 | 1.24 | 1.38 |
| Chang 2016[25] | 接受血液透析的参与者(干预组) | 步速(米/秒) | 1.02 | 0.95 | 1.09 |
| 接受血液透析的参与者(对照组) | 步速(米/秒) | 0.99 | 0.89 | 1.09 | |
| Cheema 2010[27] | 接受血液透析的参与者 | 正常行走(米/秒) | 1.00 | 0.92 | 1.08 |
| Headley 2002[29] | 接受血液透析的参与者 | 正常行走(米/秒) | 1.21 | 0.83 | 1.59 |
| Jeong 2015[32] | 患有左心室舒张功能障碍的患者 | 步速(米/秒) | 0.70 | 0.64 | 0.76 |
| 无左心室舒张功能障碍的患者 | 步速(米/秒) | 0.90 | 0.81 | 0.99 | |
| Jin 2017[33] | 接受血液透析的2型糖尿病患者 | 步速(米/秒) | 0.87 | 0.80 | 0.94 |
| 无2型糖尿病的血液透析参与者 | 步速(米/秒) | 1.00 | 0.91 | 1.09 | |
| Johansen 2001[34] | 接受血液透析的参与者 | 步速(米/秒) | 1.13 | 1.03 | 1.23 |
| Johansen 2001[35] | 接受血液透析的参与者 | 步速(米/秒) | 1.15 | 1.04 | 1.26 |
| Johansen 2003[5] | 接受血液透析的参与者 | 步速(米/秒) | 1.00 | 0.90 | 1.11 |
| Johansen 2015[36] | 接受血液透析的参与者 | 步速(米/秒) | 0.93 | 0.77 | 1.09 |
| Johansen 2014[37] | 接受血液透析的参与者(非衰弱组) | 正常行走(米/秒) | 1.00 | 0.98 | 1.02 |
| Kutsuna 2010[39] | 接受血液透析的参与者 | 正常行走(米/秒) | 1.13 | 1.09 | 1.17 |
| Painter 2000[44] | 接受血液透析的参与者 | 正常行走(米/秒) | 0.90 | 0.86 | 0.94 |
| Shin 2013[45] | 接受血液透析的参与者 | 正常行走(米/秒) | 1.00 | 0.87 | 1.13 |
| Tao 2015[46] | 接受血液透析的参与者(对照组) | 正常行走(米/秒) | 1.17 | 1.10 | 1.24 |
| 接受血液透析的参与者(实验组) | 正常行走(米/秒) | 1.21 | 1.15 | 1.27 | |
| Tomayko 2015[47] | 接受血液透析的参与者 营养(乳清蛋白)组 | 步速(米/秒) | 0.84 | 0.68 | 1.00 |
| 接受血液透析的参与者(对照组) | 步速(米/秒) | 0.86 | 0.71 | 1.01 | |
| 接受血液透析的参与者 营养(大豆)组 | 步速(米/秒) | 0.86 | 0.73 | 0.99 | |
| 随机效应 | 1.01 | 0.95 | 1.07 |
注释 :HD:血液透析,m:米,m/s:米每秒;LVDD:左心室舒张功能障碍;T2DM:2型糖尿病。
快速行走速度(FWS):
共有7项研究[22,23,29,39,42,44,46]报告了8个参与者亚组的FWS(表3)。平均FWS为1.4米/秒(95%置信区间1.3–1.6米/秒)。
表3. 血液透析对快速行走速度的影响。
| 研究名称 | 研究内的亚组 | 结果 | 每项研究的统计结果 | 95%置信区间 |
|---|---|---|---|---|
| Mean | 下限 | 上限 | ||
| Abe 2016[22] | 接受血液透析的参与者 | 快速行走(米/秒) | 1.52 | 1.46 |
| Blake 2004[23] | 接受血液透析的参与者 | 快速行走(米/秒) | 1.74 | 1.64 |
| Headley 2002[29] | 接受血液透析的参与者(HEP) | 快速行走(米/秒) | 1.83 | 1.75 |
| Kutsuna 2010[39] | 接受血液透析的参与者 | 快速行走(米/秒) | 1.52 | 1.45 |
| 曼弗雷迪尼 2007[42] | 接受血液透析的参与者 | 最大跑步机速度(米/秒) | 0.92 | 0.77 |
| Painter 2000[44] | 接受血液透析的参与者 | 快速行走(米/秒) | 1.30 | 1.23 |
| Tao 2015[46] | 接受血液透析的参与者(对照组) | 快速行走(米/秒) | 1.60 | 1.50 |
| 接受血液透析的参与者(实验组) | 快速行走(米/秒) | 1.17 | 1.10 | |
| 随机效应 | 1.45 | 1.28 |
注释 :HD:血液透析;HEP:居家锻炼计划;Max:最大值;m/s:米每秒。
计时起走测试(TUG):
共有2[38,47]项研究报道了6个参与者亚组的TUG结果(表4)。TUG的平均值为6.8秒(95%置信区间6.1–7.5秒)。
表4. 血液透析对计时起走测试的影响。
| 研究名称 | 研究内的亚组 | 统计每项研究 | 95%置信区间 |
|---|---|---|---|
| 平均值(秒) | 下限 | ||
| Koh 2010[38] | 接受血液透析的参与者(家庭锻炼) | 5.70 | 4.65 |
| 接受血液透析的参与者(透析期间锻炼) | 5.80 | 5.01 | |
| 接受血液透析的参与者(常规护理) | 6.30 | 5.08 | |
| Tomayko 2015[47] | 接受血液透析的参与者(营养(乳清蛋白)组) | 7.30 | 6.71 |
| 接受血液透析的参与者(对照组) | 7.70 | 7.24 | |
| 接受血液透析的参与者(营养(大豆)组) | 7.60 | 6.98 | |
| 随机效应 | 6.82 | 6.13 |
注释 :HD:血液透析
6分钟步行测试(6MWT):
共有10项研究[24–27,29,30,38,41,42,44]报告了16个参与者亚组的6分钟步行试验结果。该组的6分钟步行试验平均距离为411.6米(95%置信区间:377.0–446.1米)(表5)。
表5。血液透析对六分钟行走的影响测试。
| 研究名称 | 研究内的亚组 | 每项研究的统计结果 | 95%置信区间 |
|---|---|---|---|
| Mean | 下限 | ||
| Bulckaen 2011[24] | 接受HD AWG治疗的参与者 | 436.00 | 345.19 |
| 接受HD SWG治疗的参与者 | 439.00 | 381.72 | |
| Chang 2016[25] | 接受血液透析的参与者(对照组) | 387.20 | 362.15 |
| 接受血液透析的参与者(干预组) | 389.90 | 374.46 | |
| Cheema 2007[26] | 接受血液透析的参与者(对照组) | 406.42 | 358.25 |
| 接受血液透析的参与者(实验组) | 496.61 | 443.29 | |
| Cheema 2010[27] | 接受血液透析的参与者(实验组) | 450.60 | 412.88 |
| Headley 2002[29] | 接受血液透析的参与者 | 522.10 | 493.47 |
| Henrique 2010[30] | 接受血液透析的参与者 | 509.00 | 460.86 |
| Koh 2010[38] | 接受血液透析的参与者(家庭锻炼) | 444.00 | 377.47 |
| 接受血液透析的参与者(透析期间锻炼) | 463.00 | 396.47 | |
| 接受血液透析的参与者(常规护理) | 431.00 | 352.60 | |
| Malagoni 2008[41] | 接受血液透析的参与者(对照组) | 275.00 | 223.89 |
| 接受血液透析的参与者(实验组) | 308.00 | 250.92 | |
| Manfredini 2007[42] | 接受血液透析的参与者 | 283.00 | 223.22 |
| Painter 2000[44] | 接受血液透析的参与者 | 347.10 | 309.55 |
| 随机效应 | 411.56 | 377.02 |
注释 :AWG:建议步行组;HD:血液透析;SWG:监督步行组。
步行试验:
共有5项研究报道了步行试验,结果以完成测试所需的时间(秒)表示(表6)。布尔克恩等人[24]报道了跑步机步行测试,郑等人[32]报道了间歇性往返步行测试(ISWT),莱恩等人[40]和友安子等人[47]报道了往返步行测试(SWT),默瑟等人[43]报道了50米步行测试。从这些研究中提取的数据被合并在一起,以估算HD对步行时间的影响。完成这些测试的平均时间为193.5秒(95%置信区间116.3–270.7秒)。
表6。血液透析对行走时间的影响。
| 研究名称 | 研究内的亚组 | 结果 | 统计每项研究 | 95%置信区间 |
|---|---|---|---|---|
| 以秒为单位的平均时间 | 下限 | 上限 | ||
| Bulckaen 2011[24] | 进行血液透析的参与者(AWG) | 跑步机步行测试 | 242.00 | 106.11 |
| 进行血液透析的参与者(SWG) | 跑步机步行测试 | 248.00 | 156.99 | |
| Jeong 2015[32] | 患有左心室舒张功能障碍的患者 | 增量步行试验(秒) | 188.00 | 156.36 |
| 无左心室舒张功能障碍的患者 | 增量步行试验(秒) | 261.40 | 225.80 | |
| Lane 2013[40] | 接受血液透析的参与者 | SWT(秒) | 25.10 | 21.47 |
| Mercer 2002[43] | 接受血液透析的参与者 + PD(对照组) | 50米步行测试 | 139.10 | 125.18 |
| 接受血液透析的参与者 + PD(实验组) | 50米步行测试 | 146.00 | 117.78 | |
| Tomayko 2015[47] | 接受HD营养的参与者(乳清蛋白)组 | 往返步行测试 | 216.00 | 194.73 |
| 接受血液透析的参与者对照组 | 往返步行测试 | 222.00 | 204.79 | |
| 接受HD营养的参与者(大豆)组 | 往返步行测试 | 268.00 | 248.20 | |
| 随机效应 | 193.55 | 116.36 | 270.73 |
注释 :AWG:建议步行组;HD:血液透析;ISWT:间歇性来回步行测试;LVDD:左心室舒张功能障碍;PD:腹膜透析;SWG:监督步行组。
结果指标“每日步数”[24]和GAITRite步态分析数据[45]仅由一项研究报道。因此,这些结局指标未被纳入元分析。这些研究的结果总结见表1。
3.2. 与正常对照的比较
四项研究[5,23,35,45]将步速与正常对照参与者或既定的正常参考值进行了比较(见表7)。在步速方面,接受血液透析的参与者比无肾脏疾病的年龄匹配的正常对照慢1.26米/秒(95%置信区间0.76–1.76米/秒;p< 0.001)。表8列出了申等人进行的GAITRite检测的分析结果。[45]。
表7. 血液透析参与者与年龄匹配的无肾脏疾病参与者之间步速比较的结果。
| 研究名称 | 结果 | 每项研究的统计结果 | 95%置信区间 | p‐值 | 霍奇斯g | 下限 | 上限 |
|---|---|---|---|---|---|---|---|
| Blake 2004[23] | 正常行走(米/秒) | 1.58 | 0.69 | 2.47 | 0.00 | ||
| Johansen 2003[5] | 步速(米/秒) | 1.45 | 0.85 | 2.06 | 0.00 | ||
| Johansen 2001[34] | 步速(米/秒) | 0.62 | 0.02 | 1.22 | 0.04 | ||
| 胫骨前肌 2013[45] | 正常行走(米/秒) | 1.60 | 0.77 | 2.44 | 0.00 | ||
| 随机效应 | 1.26 | 0.76 | 1.76 | 0.00 |
表8. 使用GAITRite Mat的步态参数。
| 研究名称 | 结果 | 霍奇斯g | 标准误 |
|---|---|---|---|
| Shin 2013[45] | 步频(步/分钟) | 1.03 | 0.39 |
| 双支撑相(%GC) | −1.03 | 0.39 | |
| 步长(厘米) | 1.21 | 0.40 | |
| 步宽(厘米) | 1.18 | 0.40 | |
| 摆动相(%GC) | 0.98 | 0.39 |
注释 :厘米:厘米;GC:步态周期。
3.3. 运动或营养干预对时空步态参数的影响
采用前后设计的干预研究:本综述纳入的研究中有三项[29,30,44]研究采用了前后干预研究设计,以评估运动对三个参与者亚组的影响。平均变化如下:
步速[28,29](2项研究,2个亚组):0.08米/秒(95%置信区间:−0.35–0.52;p= 0.7)(图2);
FWS[29](1项研究,1组):0.92米/秒(95%置信区间:0.0–1.85;p= 0.05);6分钟步行试验[28,29,44](3项研究,3个亚组):0.32米/秒(95%置信区间:−0.02–0.65;p= 0.06)(图3);


采用干预和对照设计的研究:本综述纳入的6项研究使用了对照实验研究设计,以评估运动/营养对8个参与者亚组的影响。平均变化如下:GS[46,47](2项研究,3亚组):0.406米/秒(95%置信区间:0.102–0.710;p= 0.009)(图4);
步速[46](1项研究,1组):0.34米/秒(95%置信区间:−0.02–0.72;p= 0.06);TUG[38,47](2项研究,4组):−0.29秒(95%置信区间:−0.66–0.07;p= 0.11)(图5);
6分钟步行试验[24,26,38,41](4项研究,5个组):0.33米(95%置信区间:0.01–0.64;p= 0.04)(图6);
步行试验[24,43,47](3项研究,4个亚组):0.91秒(95%置信区间:0.49–1.32;p< 0.001)。

4. 讨论
本系统性综述的结果证实了文献中先前的研究发现,即接受血液透析的参与者在正常行走步速和六分钟步行距离方面均有所下降。纳入报告透析龄的研究中的参与者的平均透析龄为53个月。这表明,在53个月的时间内,接受血液透析的人群与无终末期肾病的年龄匹配人群相比,其步速显著更慢。本综述所选的一项研究[47]未报告该研究中参与者的透析龄。根据Roshanravan等人[48]的研究,使用4米步行测试测量的慢性肾病2至4期患者的步速比预期值低约30%。因此,目前尚不清楚这些进展到需要接受血液透析的患者在治疗开始后是否继续出现步速下降。需要进一步的纵向研究来阐明血液透析对步速随时间变化的影响。
我们评估了血液透析(HD)后全身液体流失对胫骨前肌(TA)力量和水分含量的影响[49]。总体而言,在透析前后测量中,观察到TA的峰值力量显著下降1.54 Nm(95%置信区间:0.05, 3.02)(p< 0.05),以及细胞外液(ECF)(通过磁共振波谱横向弛豫时间测量)缩短了2.38 ms(95%置信区间:1.04, 3.71)。基于这些发现,我们建议应将步态和活动能力等肌肉功能恶化症状纳入慢性脱水的表现,需进一步评估HD患者的干体重。这一点至关重要,因为肌肉力量下降已与全身液体流失相关[50],且埃德华兹等人[51]指出,肌肉无力无法满足站立或行走等功能需求时,会导致进一步的肌肉无力。
尽管我们旨在评估HD对GS的影响,但并未发现任何纵向研究报道在血液透析后的时间段内可测量的步速和/或活动能力下降发生的具体时间。然而,我们建议以三个月间隔进行步态评估,因为约翰森及其同事[28]已证明,在随访数据收集时(三个月后),HD患者的人类活动简况(HAP)问卷(自我报告的身体活动测量)调整后活动评分(HAP–AAS)出现下降。
六项评估运动效果的病例对照研究中,有两项建立了步速显著增加。这些发现与文献报道的结果一致。然而,这些运动的依从性和接受度有限。因此,识别血液透析患者中存在恶化步速或自我报告身体功能下降的个体非常重要。这些发现有助于启动多学科干预,以优化患者的功能能力,降低跌倒风险及相关共病。
另一个需要进一步研究的因素是,对于改善这些患者的步速而言,监督锻炼是否优于居家锻炼。本综述纳入的所有病例对照研究均未明确确定居家锻炼项目或监督锻炼项目哪一个更优。友安子等人[47]指出,监督锻炼项目可提高步速,而Koh等人[38]则认为居家锻炼与监督锻炼项目同样有效。Donat和Özcan[55]比较了有监督的团体锻炼与非监督居家锻炼项目对老年人跌倒风险相关参数的有效性。两组在平衡能力方面均表现出显著改善,但有监督组在力量和本体感觉方面也表现出显著提升,而这些因素对于整体姿势控制至关重要。关于为何监督锻炼干预相比居家锻炼项目能产生更有利的结果,存在几种合理的假设。在监督锻炼课程中,患者将与其他参与者进行社交互动,从而改善情绪、态度和动机,而这些因素在患有终末期肾病(ESKD)并需要维持性血液透析(HD)等慢性疾病的患者中可能较低落。特别是对于一些可能变得更加社会孤立的老年患者而言,这种同伴情谊能够让他们与在日常生活中有相似经历的人进行交流。在监督运动,患者还将受益于获得完全或半个性化的关注,以确保干预措施正确实施,从而最大化效果。
这一发现对于当今的政治环境极为重要。加拿大省级政府已决定推广自我管理作为慢性疾病的首要干预措施,以减轻医疗保健系统的一些负担。安大略省(加拿大)政府以斯坦福项目(美国)和专家患者项目(英国)为模型,于2008年进行了一项系统性综述,以确定自我管理策略在慢性疾病中的有效性[57]。该干预包括患者教育和咨询,旨在向患者介绍其疾病以及如何管理症状。目标是患者在接受初步教育后,在自我监督下承担起管理自身疾病的责任。然而,我们的结果至少在血液透析中的终末期肾病这一慢性疾病中表明,仅依赖患者作为自身健康与wellness项目的唯一监督者并不能产生理想的结果,步速和行走距离持续恶化便是明证。我们认为,在出现新的步态缺陷或新挑战时,特别是在ESKD/HD患者中,将自我管理与阶段性监督干预相结合可能更有益。及时获得适当的卫生专业人员的帮助将有助于解决步态和活动能力障碍,降低跌倒风险及相关后果,从而节省因住院和需要机构护理而产生的宝贵资金。还需要进一步研究以阐明监督式与居家锻炼项目在导致步速和行走距离具有临床意义的改善方面的益处。
局限性
我们全面回顾了慢性血液透析对身体功能的影响。然而,我们未回顾可能影响研究结果的若干因素。例如,在采用重复测量设计的研究中,结局指标的相对和绝对可靠性需要被考虑。我们已确定,为了获得6分钟步行试验的稳定估计值,至少需要进行两次测量[58]。本综述纳入的所有研究均未在两个时间点收集测量数据以获得该指标稳定的基线值。我们未发现任何研究评估了目标人群中的步速或TUG的相对和绝对可靠性。
血液透析后全身液体流失可能影响所收集功能结果指标的评估。因此,重要的是要报告与参与者血液透析治疗时间表相关的数据收集时间;例如,数据是在非透析日收集的,或在血液透析治疗前立即收集的。此处包含的大多数研究并未明确说明数据收集的时间。
本综述的目的并非全面评估锻炼/营养对步态参数的影响。我们回顾了在所选研究集群中报告锻炼/营养益处的研究,这些研究旨在探讨HD对时空步态参数的影响这一主要目标。
5. 结论
总之,本系统性综述的结果表明,接受血液透析治疗的终末期肾病患者其步态的空间和时间特征出现了恶化。确保此类患者能够及时获得多学科医疗团队的干预,对于减轻疾病及相关疾病的有害后果至关重要。这反过来可能降低肾脏疾病的负担及相关医疗成本。




















 1192
1192

 被折叠的 条评论
为什么被折叠?
被折叠的 条评论
为什么被折叠?








