2005年,世界胃肠病组织(WGO)决定将每年的5月29日定为"世界肠道健康日",旨在提醒人们注意身体发出的警示,注意肠道健康。肠道是人体最大的免疫器官,肠道疾病对人类健康的影响巨大,其中结直肠癌的发病率正在上升,且表现出年轻化趋势。
什么是结直肠癌
结直肠癌是指发生在结肠或直肠的癌症,是胃肠道中常见的恶性肿瘤,由结直肠腺上皮细胞的异常增殖引起。一般来说,从息肉形成到恶性肿瘤需要 10 到 20 年的时间1。
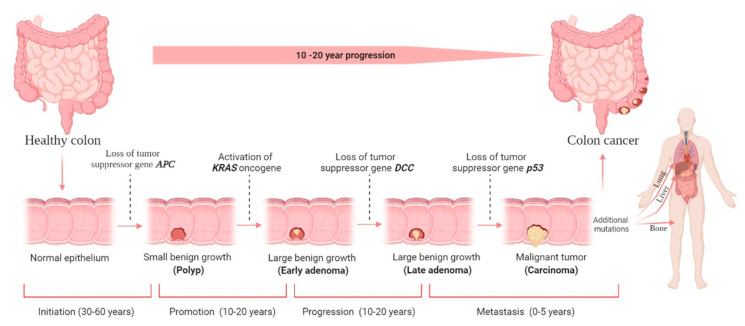
根据国家癌症中心2022年发布的2016年我国癌症发病情况,结直肠癌的新发病例仅次于肺癌,居第二位,在男性和女性中的发病率均处于上升趋势。
结直肠癌的分类
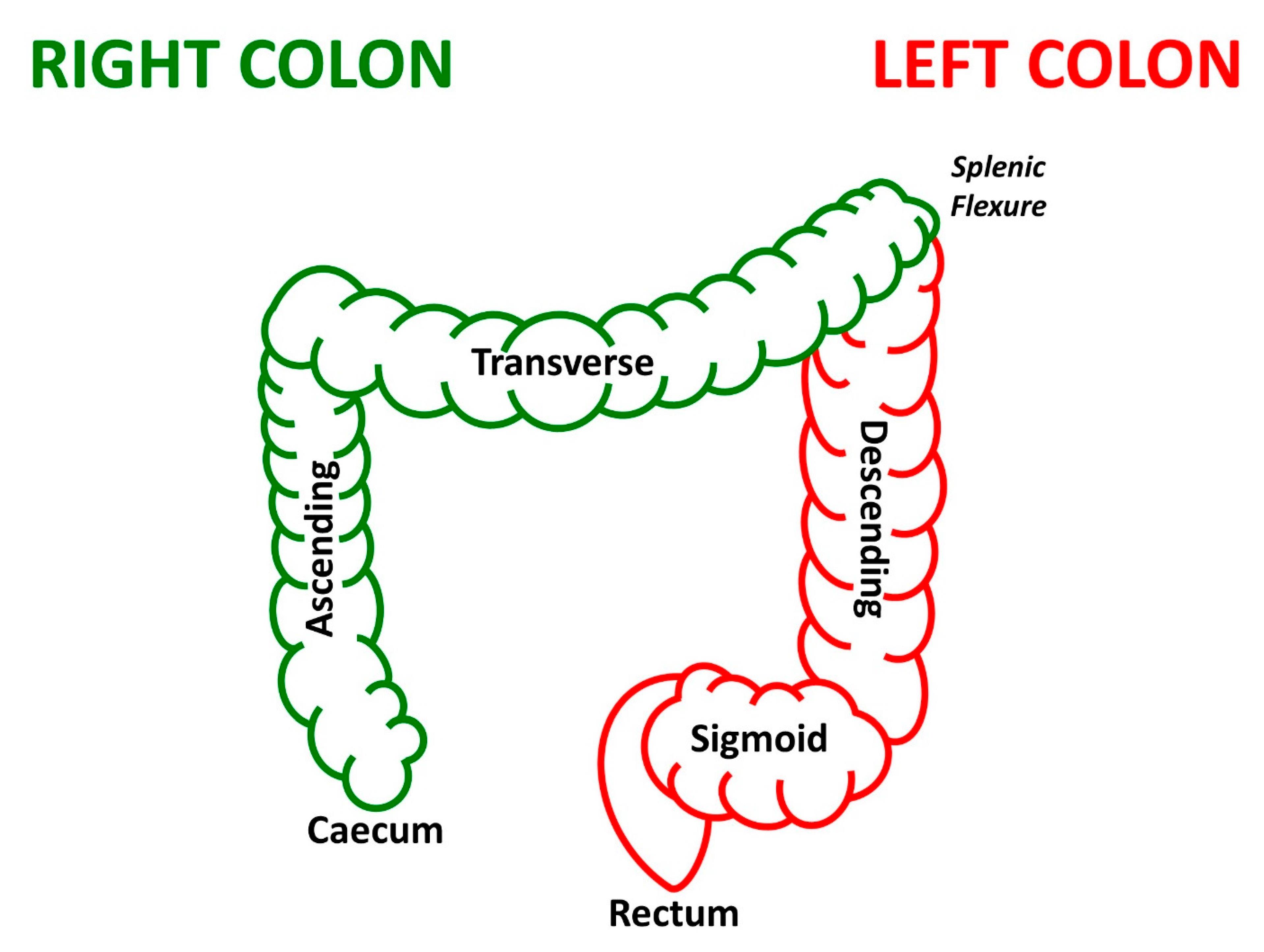 根据疾病发生的部位,分为结肠癌(包括升结肠,横结肠,降结肠和乙状结肠)和直肠癌。结直肠癌在临床中一般分为左半结肠(LSCC)和右半结肠(RSCC)。右半结肠癌发生在盲肠、升结肠、结肠肝曲和横结肠,而左半结肠癌发生在结肠脾曲、降结肠和乙状结肠。它们是具有不同临床特点、不同分子和病理生理特征的异质性疾病,治疗和预后也不同。
根据疾病发生的部位,分为结肠癌(包括升结肠,横结肠,降结肠和乙状结肠)和直肠癌。结直肠癌在临床中一般分为左半结肠(LSCC)和右半结肠(RSCC)。右半结肠癌发生在盲肠、升结肠、结肠肝曲和横结肠,而左半结肠癌发生在结肠脾曲、降结肠和乙状结肠。它们是具有不同临床特点、不同分子和病理生理特征的异质性疾病,治疗和预后也不同。
流行病学的分析研究显示,世界范围内右半结肠癌发病率呈升高趋势,且老年和女性患者更多;左半结肠癌发病率呈下降趋势。在生理水平上,与LSCC患者相比,RSCC患者更容易表现出肿瘤分期晚期、肿瘤体积更大、肿瘤分化更低,淋巴血管侵袭增加。系统评价和meta分析将RSCC与不良预后相关,复发率更高,生存率更低。在分子水平上,多组学分析已经确定了RSCC和LSCC之间的差异,包括miRNA控制和转录调控以及免疫差异;与LSCC相比,RSCC也往往表现出不同的突变负荷和高甲基化;LSCC通常与抑癌基因(例如APC、P53、SMAD4)的失活和KRAS基因突变相关;而RSCC则与癌基因的激活、BRAF基因突变、CpG岛甲基化表型、MLH1基因的甲基化失活和MSI阳性表达等相关。上述分子水平上的差异也造成了左半、右半两个部位在疾病管理上的差异,美国国家综合癌症网络(NCCN)肿瘤学临床实践指南指出了RSCC与LSCC在靶向药物治疗敏感性上的差异,例如西妥昔单抗、帕尼单抗等EGFR抑制剂,已被证明作为RSCC转移性疾病的一线治疗效果较差。因此,RSCC和LSCC应被视为两个异质性实体,这种异质性用于对患者进行分层,以便他们在临床实践中拥有最佳,当前和新颖的治疗策略2-5。
测序技术在结直肠癌中的应用
1. 遗传性结直肠癌风险筛查与基因诊断
在结直肠癌患者中,约有5%的病例属于遗传性结直肠癌,是指由于与生俱来的基因携带某种致病/疑似致病突变导致患癌风险增加。遗传性结直肠癌包括数十种不同的综合征,常见的有Lynch 综合征、家族性腺瘤性息肉病、MUTYH 相关性息肉病、Peutz-Jeghers 综合征、青少年息肉病综合征、Cowden 综合征、和 Muir-Torre 综合征等。这些综合征的共同特征是患结直肠癌的风险较高,但它们的病程在年龄和癌症发生范围方面有所不同。NCCN指南中针对遗传性结直肠癌的多基因检测panel应该至少包含以下基因:

(1)MLH1、MSH2、MSH6、PMS2和EPCAM相关的林奇综合征(Lynch syndrome,LS),是遗传性结直肠癌最常见的形式。LS表现为常染色体显性遗传,能够显著增加罹患恶性肿瘤的易感性,最常见的是结直肠癌和子宫内膜癌,终生风险分别为50-70%和40-60%。患肠癌的林奇综合征患者的平均年龄为 45 岁。此外,LS还可能导致其他癌症的发展——胃癌(7%)、尿路癌(3%)、卵巢癌(9%)、胆道癌(3%)、脑癌(3%)、胰腺癌(4%)等。
(2)APC相关的家族性腺瘤性息肉病(Familial Adenomatous Polyposis,FAP),一种以常染色体显性遗传方式遗传的疾病,是仅次于LS的第二大常见遗传性结直肠癌。其特征是存在数百-数千个主要位于结肠和直肠黏膜的腺瘤性息肉,如果不及时治疗,会导致恶性结直肠癌的发展。在FAP患者中,在没有及时诊断和治疗的情况下,到40岁时发生结直肠癌的风险几乎为100%。除结直肠癌外,FAP患者发生其他癌症的风险也增加,例如十二指肠癌、甲状腺癌、肝母细胞瘤、胰腺癌、脑癌或肾上腺腺瘤。衰减型 FAP (Attenuated FAP,AFAP)是 FAP 的一种不太激进的变体。与FAP相比,AFAP的特征是息肉较少(<100),其通常分布在右侧,不包括直肠,发生结直肠癌的年龄较晚,且风险较低(不高于70%)。
(3)MUTYH基因相关的MUTYH 相关性息肉病(MUTYH-associated polyposis,MAP),常染色体隐性遗传病。MUTYH基因编码一种DNA糖基化酶,参与修复碱基切除修复(BER)系统中的氧化DNA损伤。在MAP中,息肉的数量通常不超过100个,但与AFAP不同,它们通常是增生或无柄锯齿状的。平均诊断年龄约为47岁,而70岁时发生结直肠癌的风险为70%。
(4)错构瘤性息肉病综合征(Hamartomatous Polyposis Syndromes,HPS),是一种罕见的息肉,由规则的、“健康的”组织和成熟的、明确的细胞组成,与非息肉结构中的细胞没有什么不同。HPS的关键特征是其异常的细胞数量和/或位置。HPS中三种最常见的疾病,即与STK11基因胚系突变相关的Peutz-Jeghers综合征(Peutz–Jeghers Syndrome,PJS),由SMAD4或BMPR1A胚系突变导致的青少年息肉病综合征(Juvenile Polyposis Syndrome,JPS)和与PTEN基因相关的考登综合征(Cowden Syndrome,CS)6-7。
2. 基因检测辅助指导精准诊疗
随着测序技术的发展,肿瘤治疗已经迈步进入精准诊疗时代,包括结直肠癌。在国内外的权威临床治疗指南中均有推荐结直肠癌患者进行相关基因检测,包括KRAS/NRAS/BRAF基因突变检测,微卫星不稳定性(MSI)检测,HER2表达或基因扩增检测,NTRK融合检测。


(1)KRAS/NRAS/BRAF基因突变检测
KRAS/NRAS/BRAF是结直肠癌患者中常见的突变基因。KRAS/NRAS/BRAF突变型的患者,均不建议考虑西妥昔单抗或帕尼单抗治疗,不管单用还是联合化疗。KRAS/NRAS/BRAF野生型的左半结肠癌患者,一线治疗可以使用西妥昔单抗/帕尼单抗+两药或三药化疗,但是右半结肠癌患者的一线治疗仍不建议考虑西妥昔单抗/帕尼单抗+化疗。
BRAF基因是结直肠癌患者中的一个常见突变基因,其中最常见的突变是V600E,发生在~10%的转移性结直肠癌(mCRC)患者中,是预后不良的标志。NCCN指南推荐Encorafenib(一种通过作为竞争性RAF激酶抑制剂阻断BRAF的小分子)联合西妥昔单抗或帕尼单抗用于治疗携带有BRAF V600E突变的转移性结直肠癌患者。
(2)微卫星不稳定性(MSI)检测
MSI是错配修复(MMR)基因(包括MLH1、MSH2、MSH6、PMS2和EPCAM)发生突变导致DNA复制过程中的错误无法正确进行修复的结果。MMR基因失活是MLH1启动子高甲基化或MLH1,MSH2,MSH6和PMS2发生突变的结果。在大约15%的转移性结直肠癌患者中检测到MSI,其中部分与Lynch综合征有关。MSI 是疾病II期和III期的良好预后因素,但不适用于转移性疾病。但是MSI 的转移性结直肠癌患者有可能可以从免疫检查点抑制剂治疗中获益。
(3)HER2表达或基因扩增检测
HER2癌基因是酪氨酸激酶家族的成员,多项研究表明,它们在包括结直肠癌在内的多种恶性肿瘤中过度表达。当RAS/BRAF野生型的时候,HER2高表达或基因扩增的结直肠癌患者有可能可以从抗HER2治疗中获益8。
(4)NTRK融合检测
NTRK基因(NTRK1/2/3)编码主要参与神经发育和体内平衡的原肌球蛋白受体激酶(TrkA/B/C)。NTRK融合是一类罕见但可靶向的突变,发生在多种癌症类型中。目前已有多种广谱药物获批用于NTRK融合的成人和儿童癌症患者。NTRK融合在结直肠癌中较为罕见,总体发生率低于1%,更常见于dMMR(错配修复缺陷)的患者9。
3. 结直肠癌早期筛查
结直肠癌遵循从良性腺瘤到恶性腺癌的长期进展历程。如果及早发现,90%的死亡是可以预防的。目前应用比较广泛的两种结直肠癌非侵入性早筛方法是:血浆SEPT9 DNA甲基化试验和多靶点粪便FIT-DNA检测(NDRG4和BMP3 DNA甲基化,KRAS突变和血红蛋白的组合),但目前这些筛查方法还不具有成本效益,检测准确性也尚未达到令人满意的程度10。当下各家专注于肿瘤早筛的公司都在积极布局并推出相关产品,随着科学研究和产品技术的更新迭代,相信不久的将来就会出现低成本、高准确性的适合普遍推广的结直肠癌早筛的方法和产品。
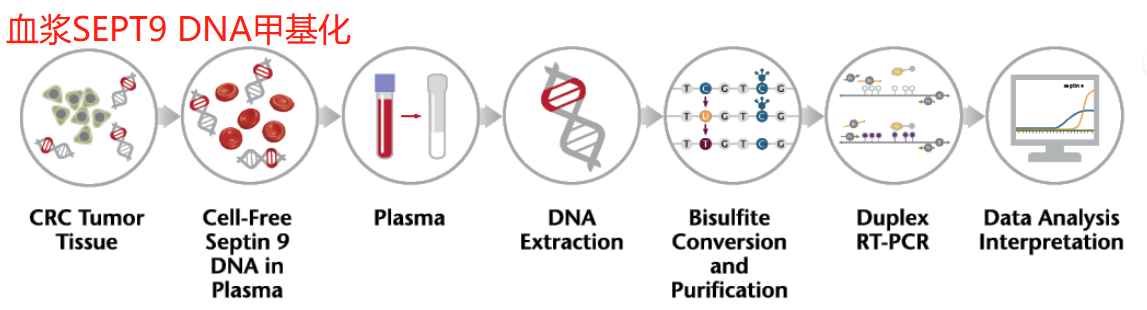
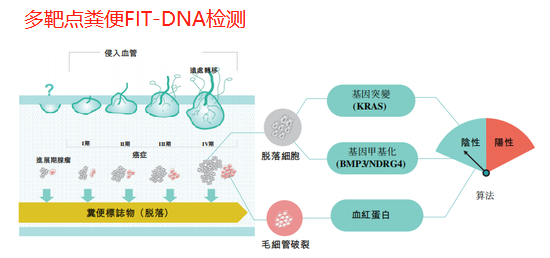
结直肠癌一直以来都是影响我国国民健康的严重威胁。随着科学研究和技术的发展,以及人们对癌症认识的加深,癌症治疗已经进入到个性化的精准治疗时代。目前,遗传性结直肠癌检测和结直肠癌精准诊疗基因检测已经是得到广泛应用的成熟产品,结直肠癌也是国内外指南都推荐的可以进行早期筛查的癌种之一。对待肿瘤,防大于治还是最好的方式。早发现、早治疗才是更经济、更有效的健康策略。
参考文献:
1.Hossain MS, Karuniawati H, Jairoun AA, Urbi Z, Ooi J, John A, Lim YC, Kibria KMK, Mohiuddin AKM, Ming LC, Goh KW, Hadi MA. Colorectal Cancer: A Review of Carcinogenesis, Global Epidemiology, Current Challenges, Risk Factors, Preventive and Treatment Strategies. Cancers (Basel). 2022 Mar 29;14(7):1732. doi: 10.3390/cancers14071732. PMID: 35406504; PMCID: PMC8996939.
2.Mukund K, Syulyukina N, Ramamoorthy S, Subramaniam S. Right and left-sided colon cancers - specificity of molecular mechanisms in tumorigenesis and progression. BMC Cancer. 2020 Apr 15;20(1):317. doi: 10.1186/s12885-020-06784-7. PMID: 32293332; PMCID: PMC7161305.
3.Yang CY, Yen MH, Kiu KT, Chen YT, Chang TC. Outcomes of right-sided and left-sided colon cancer after curative resection. Sci Rep. 2022 Jul 5;12(1):11323. doi: 10.1038/s41598-022-15571-2. PMID: 35790871; PMCID: PMC9256690.
4.Shen H, Yang J, Huang Q, Jiang MJ, Tan YN, Fu JF, Zhu LZ, Fang XF, Yuan Y. Different treatment strategies and molecular features between right-sided and left-sided colon cancers. World J Gastroenterol. 2015 Jun 7;21(21):6470-8. doi: 10.3748/wjg.v21.i21.6470. PMID: 26074686; PMCID: PMC4458758.
5.Phipps O, Quraishi MN, Dickson EA, Steed H, Kumar A, Acheson AG, Beggs AD, Brookes MJ, Al-Hassi HO. Differences in the On- and Off-Tumor Microbiota between Right- and Left-Sided Colorectal Cancer. Microorganisms. 2021 May 20;9(5):1108. doi: 10.3390/microorganisms9051108. PMID: 34065545; PMCID: PMC8160982.
6.Hryhorowicz S, Kaczmarek-Ryś M, Lis-Tanaś E, Porowski J, Szuman M, Grot N, Kryszczyńska A, Paszkowski J, Banasiewicz T, Pławski A. Strong Hereditary Predispositions to Colorectal Cancer. Genes (Basel). 2022 Dec 10;13(12):2326. doi: 10.3390/genes13122326. PMID: 36553592; PMCID: PMC9777620.
7.Lynch HT, de la Chapelle A. Hereditary colorectal cancer. N Engl J Med. 2003 Mar 6;348(10):919-32. doi: 10.1056/NEJMra012242. PMID: 12621137.
8.Afrăsânie VA, Marinca MV, Alexa-Stratulat T, Gafton B, Păduraru M, Adavidoaiei AM, Miron L, Rusu C. KRAS, NRAS, BRAF, HER2 and microsatellite instability in metastatic colorectal cancer - practical implications for the clinician. Radiol Oncol. 2019 Sep 24;53(3):265-274. doi: 10.2478/raon-2019-0033. PMID: 31553708; PMCID: PMC6765160.
9.Wang H, Li ZW, Ou Q, Wu X, Nagasaka M, Shao Y, Ou SI, Yang Y. NTRK fusion positive colorectal cancer is a unique subset of CRC with high TMB and microsatellite instability. Cancer Med. 2022 Jul;11(13):2541-2549. doi: 10.1002/cam4.4561. Epub 2022 May 4. PMID: 35506567; PMCID: PMC9249987.
10.Tepus M, Yau TO. Non-Invasive Colorectal Cancer Screening: An Overview. Gastrointest Tumors. 2020 Jul;7(3):62-73. doi: 10.1159/000507701. Epub 2020 May 20. PMID: 32903904; PMCID: PMC7445682.








 文章介绍了结直肠癌的定义、分类和流行病学趋势,强调了右半结肠癌和左半结肠癌的异质性及其在临床和分子水平的差异。遗传性结直肠癌,如Lynch综合征和家族性腺瘤性息肉病,增加了患癌风险。基因检测在结直肠癌的精准诊疗中起到关键作用,如KRAS/NRAS/BRAF突变检测、MSI检测和HER2状态评估。此外,早期筛查的重要性也被提及,尽管目前的非侵入性方法仍有改进空间。
文章介绍了结直肠癌的定义、分类和流行病学趋势,强调了右半结肠癌和左半结肠癌的异质性及其在临床和分子水平的差异。遗传性结直肠癌,如Lynch综合征和家族性腺瘤性息肉病,增加了患癌风险。基因检测在结直肠癌的精准诊疗中起到关键作用,如KRAS/NRAS/BRAF突变检测、MSI检测和HER2状态评估。此外,早期筛查的重要性也被提及,尽管目前的非侵入性方法仍有改进空间。

















 被折叠的 条评论
为什么被折叠?
被折叠的 条评论
为什么被折叠?








